ハイライフ研究所メールマガジン 第30号
2009年9月11日配信 発行責任 財団法人ハイライフ研究所 事務局
9月より企業用配付のはじまった「Windows7」、
10月22日にはいよいよ個人ユーザーに配布開始。さて新OSの評価は如何に!
今回の巻頭はマックユーザーには申し訳ないが、Microsoftの新OSについてご紹介する。
前OS「Vista」ではユーザーから非常に厳しい評価を得たが、新OS「Windows7」の企業への配付が始まり、10月には個人ユーザーにも配布が始まる。
多分多くの皆様がXPユーザーである可能性が高いように個人的には思い込んでいるが、新OSはどんな特徴があるのだろうか。
まず基本機能について、「Windows 7」では、「Windows Vista」をもとに改良したカーネルが使用されており、特に新規の開発は行われていないとのこと。
リリースによると、Windows 2000(バージョン5.0 開発期間4年)のマイナー・アップデートであった「Windows XP」(バージョン5.1 開発期間1年)と相似形をなしているという。「Windows7」を簡単に表現すると、「WindowsXP」になったリニューアル版「Windows Vista」という感じなのだそうだ。
マイクロソフトからの資料を鵜呑みにすると以下の特徴があるらしい。
■プログラムの効率化
動作速度などを向上。ネットワークでつながったAV機器でパソコンに保存した音楽や動画を再生しやすくしている。
■ハードディスク容量減らす
これまでのウインドウズは下記のハード機器が必要であった。
1.高い性能のCPU 2.多いメモリー 3.多いハードディスク
「Windows 7」はネットブック系でも使えるように『必要なハードウェアの条件がビスタよりさげられている。』メモリーを1.5GB以上搭載していればXPより軽快に動作するらしい!
■不要なソフトを組み込まない「Windows7」
これまでのWindowsには大して使わないソフトや機能がたくさん入っていたが、今回はあまり使われない周辺機器用のデバイスドライバーやペイントの機能などをほとんど削除した。 周辺機器をつないだときに必要なものが自動ダウンロードされる。
まあざっとこんな特徴とのこと。
■ご注意
ただし、XPから乗り換えをお考えの方へ。
Windows XPはアップグレード対象ですが、実際にはデータの上書きができないため、クリーンインストールと同じ扱いになる。
データを実際に削除してから「Windows7」のデータを新しく入れるため、データのバックアップ等をしないと大事なデータが消えてしまう可能性がある。
したがって「Windows XP」から「Windows7」へ移行する場合は、Cドライブに入っているデータはDドライブなどに移し、メールデータ等は全部バックアップしておいて、「Windows7」のインストール後に復元する必要がある。
新しいPCを買い、データを入れ替えるくらいに面倒な作業であると思うが、10月22日以降の一般ユーザーの評価が気になるところ。(HH)
<今号の内容>
1. 町の資源を生かすために 佐原の概要
2. 「日本の環境首都コンテスト」勉強会2009(東京・青山)
3. ブラジルの環境首都・クリチバ
4. 「リタイアドシニアの財布構造」調査研究
-シニア夫婦の財布、決定権はどっち?-
5. 特別企画|ホスピタリティ研究チーム インタビューシリーズ
まちづくりフィールドレポート Vol.3
町の資源を生かすために 佐原の概要
今回の東京生活ジャーナルでは、千葉県の佐原という町を取り上げます。佐原は江戸時代に利根川水運で栄えた町で、近年は伝統的建造物を生かしたまちづくりによって活気が出てきています。そのような町は全国的にも増加していますが、ここでは、単純な観光地化を目指すのではなく、町の人が中心となって「生活の場」を作っていくことに主眼を置いているのが特徴的です。
そこで、佐原について長年研究されている、財団法人地方自治総合研究所の田口一博氏にお話を伺いながら、まちの活性化や町並み形成はどうあるべきかについて考えていきたいと思います。
東京生活ジャーナル/まちづくりフィールドレポート
http://www.hilife.or.jp/journal2/
/?p=500″>
日本の環境首都コンテストがめざすもの
環境首都コンテスト全国ネットワーク 山田 岳
板橋区の環境保全対策
板橋区 資源環境部環境保全課係長 久我喜貞
2008年度ボランティアスタッフから一言-1
早稲田大学大学院生 林信吾さん
2008年度ボランティアスタッフから一言-2
株式会社構造計画研究所 千種芳幸さん
(敬称略・肩書は当時のもの)
/?p=835″>映像報告 第4回 レルネル元クリチバ市長インタビュー」に対して、
『人間都市クリチバ』の著者である、服部圭郎先生(明治学院大学経済学部准教授)からコメントをいただきました。
■映像報告へのコメント4 「レルネル元市長の施策について」
「レルネルさんは人生を楽しむひと。そして都市のよさ、楽しみ方を見つけることに非常にたけている。一緒にいると勉強になりますね」(服部氏)
・レルネル氏のアイデアの源泉とは?
・直観的な都市再生のプランづくり
・出身を問わずに優れた人材を登用
・ハードよりソフト面を重視する「都市の針治療」
お話:服部圭郎 明治学院大学准教授
制作・配信:財団法人ハイライフ研究所
4. ハイライフ研究所の研究報告書より
「リタイアドシニアの財布構造」調査研究
-シニア夫婦の財布、決定権はどっち?-(2004年度研究)
目次
A調査研究のフレーム
B調査結果
<財布の構造について>
(1)夫婦の年収
(2)夫婦の収入源
(3)夫婦の金融資産
<支出について>
(1)「日常を豊かにする」ための支出
(2)「ここぞ」という時の支出
<夫婦のお金に関する意識>
(1)収入についての考え方
(2)金融資産についての考え方
<家計管理のタイプ>
(1)4 つの分類
(2)財布のパターン別収入・資産実態と意識
C.結果の要約
D.提言
<資料編>
研究体制:
企画推進
高橋洋一郎(株)パワーウィングス
加藤信介(財)ハイライフ研究所
萩原宏人(財)ハイライフ研究所
研究協力:
上野昭彦(株)読売広告社 ソリューション開発局R&D部
(敬称略・肩書は当時のもの)
PDF形式の研究報告書は以下のURLよりご覧いただけます。
http://www.hilife.or.jp/pdf/cnt.php?url=20044
5. 特別企画|ホスピタリティ研究チーム インタビューシリーズ
「善き生」の完結としての「善き死」を迎えるために必要なことは何なのか?
インタビュー:
岩本ゆりさん(医療コーディネーター・看護師・助産師)&
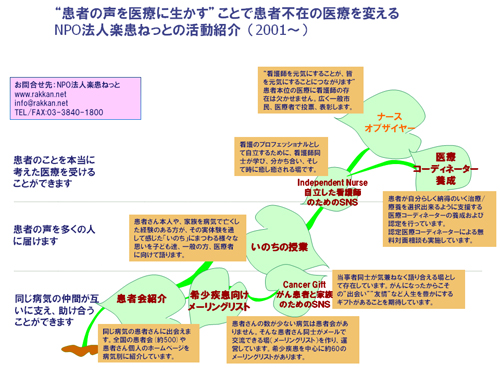
岩本 貴さん(NPO法人 楽患ねっと理事長)
インタビュアー:
(有)文化技術デザイン 足立裕子(ホスピタリティ研究チーム)
「ハイライフ研究」及び「ホスピタリティ研究」にとって究極の課題でもある「善き生」の完結としての「善き死」を迎えるために必要なことが何なのかについて、医療コーディネーターの岩本ゆりさんとNPO法人楽患ねっと理事でご主人でもある岩本貴さんのお二人へのインタビューを通して浮かび上がってきたものを、いくつかのポイントに絞ってご紹介します。
岩本さんは医療コーディネーターやNPO法人楽患ねっとの運営に携わられる中で、これまでなかなか届かなかった患者さん達の声を社会に反映していき、医療環境、生活環境の向上に努めようというお仕事される中、多くの方の最後を看てこられました。
ホスピタリティ研究にとって究極の課題でもある「善き生」の完結としての「善き死」を迎えるために必要なことが何なのかについて、お二人へのインタビューを通して浮かび上がってきたものを、いくつかのポイントに絞ってご紹介します。
※本インタビューは、PDFでもお読みいただけます。
下記URLよりダウンロードしてください。
http://www.hilife.or.jp/hospitality/interview01.pdf
◆はじめに
「医療コーディネーター」や「楽患ねっと」など岩本さんたちのお仕事について
◆患者さんの本音や意識化されていない欲求について
岩本:以前看護師として働いていた時に、病院の中でケアの当事者の看護師が聞いても患者さんが何を求め、何がしたいのかをなかなか話してくれないというもどかしい現実があって、病院から離れた「医療コーディネーター」という立場で患者さんの声に耳を傾け、力になりたいと思いました。さらに、その患者さんたちの思いをフィードバックしたくてNPO法人「楽患ねっと」も立ち上げました。
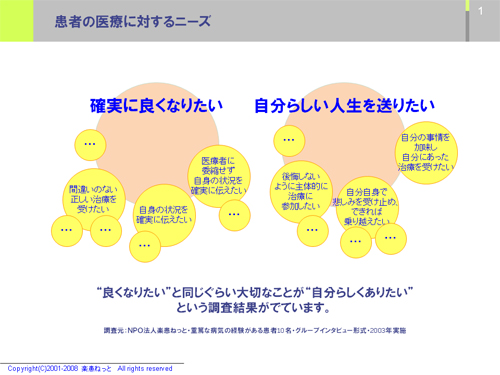
そして、今までは聞こえてこなかった声が聞こえてきました。一つは「確実に良くなりたい」などの具体的な治療に関する要望ですが、もう一つは「自分らしい人生を送りたい」「これまでの人生を持ったまま最後まで生きていきたい」「自分の希望にあった治療を受けたい」などという要望があることがわかってきました。(「患者の医療に対するニーズ」上図表 参照)しかも、この二つの比重はほぼ同じで、同時に持っている願望でした。
Q:その通常では意識化されていない患者さんの「見えてない声の存在」ですね。本音を語りにくい国民性もあるのかもしれませんが、病気であると同時に「人生の終末期」と考えると、治療と平行にその人の人生についても触れていかないと、理想的な死を迎えられないのかもしれませんね。病院という治療が目的の施設においてこのような個人の人生に寄り添う余裕がないというのが現状だと思われるので、岩本さんのような「医療コーディネーター」という外部の専門家がサポートする必要があるのですね。
◆終末期に必要な「家族力」について
岩本:私のもとに相談をいただくのは、ご本人とご家族が半々くらいの割合です。理由としては、「医療コーディネーター」というサービスがあることをインターネットで若い世代の家族が知ってご連絡をいただく場合が多いからです。相談内容は、基本的には治療の方針や考え方が主治医や家族と違う場合の両者の調整やサポートです。例えば、癌だとしても自分はタバコもお酒も仕事も続けたいとか、癌になった声帯を摘出するよりも声を失いたくないとか、その人らしく生きるためのサポートをした上で決着をつけたりします。
家族間でも世代間のずれはあるようです。例えば60代~70代の患者さんは、もう年だし、お医者さんも一生懸命やってくれているので今のままでいいと思っていても、若い家族は情報も豊富で、もっといい医療が受けられるはずだと、最新治療など医療への期待を大きく膨らませます。自分のためによかれと子供たちがしてくれていることに対して親も何も言えないという場合も多いですね。家族間でも本音を語るというより、親が子供に迷惑をかけないように気をつかって悩んでいる場合が多いように感じます。夫婦の間でも同様です。
現実を見つめたくない人、きちんと話せない人も多いようです。大切なことは、医師や家族、親しい人と本音で話すこと、甘えること、頼ること。困っている時は困っていると言えることです。
Q:家族や夫婦だからこそ勝手にこうに違いないと決めつけて、大切なほんとうのお互いの気持ちを話さない場合があるのかもしれませんね。 普段から現実を見つめ、きちんと話ができる「家族力」を養っていたいものです。
岩本:そうですね。ご家族とうまくいっていないような人は病院でも看護師ともうまくいかないケースが多いです。結果その人が受けるサービスの質が落ちてしまうという悪循環がおこります。これから在宅医療が進む中では、とくにそれまでの生き方が最後に影響すると思います。
◆相談の中で一番難しいケースについて
岩本:まったく身よりのない人や、自分の病気のことを誰にも言いたくない人です。身よりのない人は、これからは増える傾向にあると思うので、地域にSOSを出せるような環境作りが必要となります。
病気になってはじめて一人では生きていけないことを知るのではないでしょうか。
◆患者会、家族会の役割について
岩本:家族の心の負担感(介護負担感)や患者さん本人の不安感などには個人差がありますが、結局どれだけ本音で語れるかだと思います。医療者がやることは先ほどの図表では左のゾーンで、病院は病気を治す所なので、死は敗北という考えが根底にあります。そのような中で患者さんと医療者との共感は環境的に難しいです。そのような相手に本音はなかなか語れません。
病院を離れることで患者も家族も本音を語ることができます。もちろん利用目的も様々で、自分の病気に関する情報のみが欲しいという場合もありますが、中には家族には言えないことも話せて生きやすくなったり、気持ちが楽になる場合もあるようです。
Q:近年「介護者ケア」なるものも生まれて、ある病院では入院患者の家族介護者を集めて医療者が話を聞き「介護負担感」を減らす試みが行われたそうですが、結果的には成果が見えにくいということを聞きましたが、今のお話を聞いて納得しました。もちろん、すべての人が本音にたどり着くわけではないと思いますが、本音にたどり着けた場合には何かが変わるのですね。楽患ねっとは現在600人の会員数をすでに抱えられているとききましたが、癌などの病気だけでなく、高齢者の在宅介護が激増していく中で、このような会はますます必要性となってくるのでしょうね。また、そこからの声を速やかに今の医療現場にフィードバックするシステム作りも必要ですね。
◆自分の最後を受け入れるには
岩本:癌で亡くなる場合、ある程度時間があるので、その間に淡々と死を受け入れていく人が多いようです。その中でも最後まで前向きに生きているなと思う人は、自分の人生をしっかり持っているような人は最後が近づいても慌てず、たとえばホスピスに入った後も自分が最期にしたいことをして死を受け入れるような気がします。また、家族みんなで病気に向き合ってきた場合も、もちろん悲しいですが、最後に家族に残す言葉があり、残された方も自分がやることはやったという満足感があるようで、充実感をもって死を受け入れるような気がします。
反対に今まで自分の人生が不本意で、我慢などを重ねて来た人は最後まで「なんで私が」「私の人生はなんだったんだろう」と受け入れられない人が多いようです。年齢ではなく、やり残したことがあるなどの不全感のある人、自分で今幸せだと感じていない人は、「どうして?」という気持ちのほうが強いようです。このような人は患者会などに入っても「自分だけじゃない」となかなか思えないようで、周りの患者さんとも上手に交流ができず「なんで私だけが・・・」と最後まで思いながら亡くなっていきます。
ただし、同じ不全感でも「本当はこの手術がしたくなかった」というようなケースは「医療コーディネーター」という役割によって未然に防ぐことも可能です。自分の治療を押しつけではなく、出来るだけ自分が選択したと思えることが大切です。ですから私には「納得した医療を受けましょう」というスローガンがあるのです。
また、現代の医療は画一的で、治る見込みがもうない場合にはパッと切られてしまいます。しかし、突然そのような告知をされても、自分が亡くなることを受け止めるまでにかかる時間には個人差があるので、それまで医師や看護師とじっくり話す時間を持って欲しいと思います。
Q:その人の人生の最後に「ありがとう」と誰かに言えることが大切ですね。
岩本:また、社会全体の傾向として、身の回りで起きている病気や死について自分から積極的に関わって生きることも大切だと思います。変に遠慮をしたり、深く関わらないようにしようとする傾向がありますが、若い頃から死というものに目をそむけずに向き合い、自分の事として考える機会を増やすことが必要なのではないでしょうか。それにより、仲間を作ったり地域に関わることにもなります。それと、医療で解決できることは半分もないという現実を知ることです。医師も患者へ医療の限界や不確実性を伝えることだと思います。
Q:たしかに、テレビ番組などの影響もあり、医学の進歩や神の手を持つ医師などに過度の期待を持ってしまっているのかもしれません。医療で解決できない半分の力を強めていかなくてはならないのですね。
岩本:自分、家族、地域、社会の力だと思います。そして教育も大切だと思います。私は子供たちにも小さいころから命について考えるきっかけをもってもらいたくて、これまで小、中学校で「いのちの授業」というものをしてきたのですが、すべての学校が受け入れていただけるわけではなく、残念なことにこのような話をすることで自殺者が増えることを恐れて受け入れてもらえない学校もありました。
◆最後を迎える場所について
岩本:最後を迎える場所として、ホスピスを思い浮かべる人も多いと思いますが、日本では「ホスピス運動」が始まってからまだやっと30年くらいです。海外では在宅ホスピスが基本なのに対して、施設ホスピスの形をとるのが日本の特徴です。日本の患者会の共通の思いは「バリアフリー」なのですが、隔離型が日本のホスピス環境です。また、現在の日本の保険制度により、ホスピスに入れるのはエイズ患者とがん患者のみです。
また、ホスピスでは積極的治療はできないのですが、日本ではほとんどの人は何らかの治療を希望しているのが現実です。ですから、治療を切られて納得いかないままホスピスにいたりもします。私も以前看護師としてホスピスで働いており、ホスピスに来る人は、自分が死を納得して受け入れて、それまでの時間を自分らしく生きたいという人が来るところだと思っていましたが、実際は行くところがない人がほとんどでした。ただし、その人らしい最後の過ごし方を具体的に持っている人にとってはそのサポートをしてもらえるので、そういう人にとってはいい所だと思います。
また、日本の場合はホスピスに行く時期が遅く、平均2週間で亡くなってしまいます。もう少し元気な時でないとやりたい事もできません。
つまり、自分で選んでホスピスに最後に来ることが大切で、医療コーディネーターとして、そのような部分のサポートもしています。私は個人的には在宅ホスピスを希望しますが(笑)。
Q:現在8割の人が病院で亡くなると聞きました。しかし、私も含めてほとんどの人は「最後は自宅で」と希望していると思いますが、今の家族環境や住宅環境、地域医療環境など厳しいものを感じます。先日、海外のホスピスの様子を映画で観ましたが、建物の周りの自然環境もよく、個室の部屋も広く、インテリアも華やかで美しく、まるで病院ではないような環境だったのが印象的でした。患者さんも私服で最後までおしゃれを楽しんでいたのにはびっくりしました。もちろんこのようなケースがすべてではないと思いますが、日本には日本人の心に響く日本独自の美しいデザインがありますし、人と社会、人と医療、人と人を繋ぐのに有効な環境があると思います。病院、ホスピス、自宅など場所を越えて最後にふさわしい環境を考えて欲しいものです。
岩本:確かに医療の現場ではなかなか環境問題が語られません。しかし、次ぎのアクションとして求められてくるのだと思います。たとえば最近、長期療養環境とQOL(クオリティ・オブ・ライフ)を高める新しい指標研究などが始まったのも聞いています。
◆岩本ゆりさんの今後の目標について
岩本:病気になった時、周囲の人にSOSを出すことで色々なサポートが得られる、ということが当たり前の世の中になって欲しいと思います。病気は恥ずかしいことでも隠すことでもありません。生老病死、というように、生きている人は全員、老いて、病んで、死んでいくのですから、元気な人もそのことにもっと目を向けて欲しいです。そして、サポートの一つに医療コーディネーターという仕事があることを知ってもらいたいです。日本全国どこにいても、相談したい時に医療コーディネーターに相談できる、そんな状況を作ることがこれからの目標です。
Q:本日はありがとうございました。現在の医療を取り巻く環境には様々な問題があることがわかりました。そして、「善き死」を迎えるためには、その前に準備しておくことがあるということや、岩本さんのように従来の医療では埋められない部分を医療に準ずる分野との協働作業によって充足していく社会の仕組み作りの必要性を感じました。
これから益々のご活躍を期待しております。
参考リンク:楽患ナース株式会社 http://www.rnurse.jp/
編集後記
今回の編集後記は、「特別企画 ホスピタリティ研究チームによるインタビューシリーズ|「善き生」の完結としての「善き死」を迎えるために必要なことは何か?」の掲載にあたり、同ホスピタリティ研究チームの主幹である、高橋順一 早稲田大学教授より寄稿いただいたコラムを掲載させていただく。
コラム
今回のインタビューを受けて、ホスピタリティ研究の観点から
「善き生」の完結としての「善き死」を迎えるために必要なことは何かを考察する
ホスピタリティ研究チーム ディレクター 高橋順一(早稲田大学教授)
私たちが現在行っているホスピタリティ研究の最終的な課題とは、諸個人がそれぞれ本当の意味で充実した自分固有の生を、つまり「善き生」を生ききることが出来るための根本条件を明らかにすることです。
ところでこうした「善き生」の実現のためには、死という問題に対してきちんと向き合うことが不可欠な課題になります。生を完結させ完成へと導くものとしての死の意味を捉えることなしには、生そのものの根源的なあり方や意味を捉えることは出来ないはずだからです。
今回の岩本さんのお話の中で一番強く印象に残ったのは、「患者の医療に対するニーズ」(下図)の左右の願望の分野が今の医療では分断されてしまっているということです。その背景にあるのは、我々の生きている近代社会において人間の生と死の認識をめぐる根本的な変化が生じたということではないでしょうか。

近代以前の社会には死に対する固有な感覚、感性が存在していました。こうした社会において死は、怖れの対象であると同時に私たちの生や存在の本質に関わる極めて重要な出来事でもありました。
そこには大きく二つのポイントがあったと思います。ひとつは、死が生の完成であるという感覚です。善き死こそが善き生の証しであるという感覚です。もうひとつは、ひとはけっして孤独に死んでゆくわけではないという感覚です。家族や友人など多くの他者とのつながりのなかでひとは死んでゆくのです。このつながりが死にゆくひとの残した生の軌跡の証しにもなるのです。そしてこうしたつながりの感覚が親から子への世代継承を支えるとともに、死にゆくひとがただ死んで消えてゆくのではなく他者との関係のなかで存在し続けることを可能にするのです。
ところが近代社会になると人間はそうした死に対する感覚、感性を失ってしまいました。それは、近代社会は生きていること、つまり生だけに価値を見出し、死を無価値なものとみなしたことに由来します。
その結果、近代社会においては死が本来持っていた意味や価値が失われてしまいます。そして近代社会は、無価値なものであるはゆえに「おぞましいもの」でしかない死を社会の表面から隠蔽しようとするようになります。なるべく死が見えないようにさせようとするのです。生の場面から死を切り離すことこそが近代社会のずっと目指してきたものだったのです。そのシンボルが病院という場所です。
もちろん病院には医療機関として効率的に病気やケガを治すという目的・役割がありましたが、それ以上に病院の持つ社会的意味として重要だったのは、一人一人の患者さんたちを普段の生活から切り離し、病院という場所に隔離することでした。病院はこの隔離によって初めて成立をしたといっても過言ではありません。病気やケガが死の第一歩だとすれば、病院こそ死を見えないものにするために近代社会が作り出した装置だったのです。
こうした近代社会における人間の生死をめぐる状況の背景にあったのは、近代社会の根本傾向としての産業化のなかで、人間の価値が労働力という基準だけで計られるようになったことがあります。死は人間が労働力であることをやめて無価値なモノになることを意味するのです。
さて一人の人間の死は、ほんとうに無価値なモノとしてこの世から物理的に消滅することだけを意味しているのでしょうか。
すでに近代以前の社会に関連して触れたように、人間の死と生はそんなに簡単に切り離すことができないはずです。死はだれでも免れることのできないものです。どんな人間にも死は訪れます。この事実は生と死の不可分な結びつきを示しているのではないでしょうか。そしてそれは、死が生の終わりではなく完成であるこということを指し示しているのではないでしょうか。
生の時間を積み重ねてきた上で死をどのように迎えるかによって、じつは生の質や価値も決まってきます。よく生きるということは、充実した生のはてにいわばその最後の採り入れ・収穫の瞬間として、言い換えれば生の頂点、大団円の瞬間として死を迎える(=死が贈与される)ことと不可分なはずです。「善き生」とは「善き死」の贈与によって初めて可能になるはずのものなのです。
かつて昭和30年代くらいまでは家で死を迎える人が多く、家族親戚に囲まれて亡くなっていきました。死にゆく本人自身はいうまでもありませんが、その死を看取った人たちも、その死をしっかりと受け止めて、死んでいった人への思いや存在の意味を受け継いでいきました。
そこには、たんなる切断としての死ではない、ある種の連続性が発生します。つまり死を迎える場には、死にゆく「ひと」と送ろうとする「ひと達」とのあいだの深い気持の通い合い・響きあい(交感)がなければならないはずなのです。それがあって初めて「善き死」が可能となり、「善き生」の完成の瞬間が訪れる(死の贈与)からです。
死から新たな生へ受け渡され、連続して繋がっていく。人間は本来、関係の中でしか存在せず、その関係性の延長線上に死が存在するはずです。その中で生の意味や生涯の記憶なども始めて明らかになり、一つの形としてまとまり残されてゆくのではないのでしょうか。それが死の尊厳の本質的な意味だと思います。
ところが、現在の我々の社会は生と死を切断してしまい、本当の意味での生の完成や完結をたいへん困難なものにしてしまいました。末期治療の問題は、本来生と死のつながりの中に位置づけられ、そこでその意味ややり方が考えられなくてはならないはずです。上掲の図表の左と右の要望を分断することなく、どのように両者を結びつけるのか、その中で患者ひとりひとりが自分の生や死の意味を確認するプロセスをどのように準備していくかを考えなくてはならなりません。
私たちの社会では、障害を持たり病気になると、社会の内部でマジョリティーから非常にきつい線引き・排除を受けてしまいます。病気になること=働けなくなること=ひとりの人間としての扱いを受けられなくなること=自らの存在を他者に受け止めてもらえなくなることという等式が成立してしまうのです。
このことが一番大きな問題だと思います。バリアフリーや共生という言葉【こうした言葉自体じつは問題を含んでいるのですが】すら多くのひと達にとってはまだまだ遠いものでしかありません。当たり前のことですが、病気であろうと障害があろうと、誰もがその人にふさわしい形でその生が、存在が尊重されるような社会の実現が必要です。
具体的にいえば、介護負担の家族への集中を軽減しつつ安心して最後を家族とともに迎えられるような在宅医療体制がどうしても必要なのではないでしょうか。海外の総合的ケアの体制や姿勢など見習うものもあるのかもしれません。
戦後復興と高度成長、経済大国化の過程のなかで、わが国はどの国にもまして経済利害第一主義的な効率追求社会を作り上げてしまいましたが、もともとの日本の社会はそのようなものではなかったはずです。
今私たちが人間の生も死もともにモノ化してゆく社会の圧力に抵抗できないのは、個人の内部で、あるいは人間どうしの関係において生と死が分断され、他者と自分のあいだの関係が希薄になってしまっているからだと思います。
家族関係さえも同様に分断化されお互いに分かり合えなくなっています。家族であって家族でない。こうした事態の根幹にあるのは、わたしたち自身が生と死の問題をちゃんと考えてこなかったということです。
以前、音楽療法士の那須弓子さんのお話のなかで、「すべてが分断された時に声=自分を失ってしまう。それを音楽によってどうやって取り戻すか。
それを取り戻したときに始めて自分の死と向き合えるのではないか。」というお話を思い出しました。大事なのは、傷みや苦痛、あるいはその背景にある様々な疾患が患者さんの身体、感覚・感情、意識、さらには対人関係に、遮断や凝固を、言い換えれば「流れのとどこおり」をもたらすこと、したがってまず必要なのは、このとどこおりを取り除いて患者さんの身体や感情の自然な流れを回復させてあげることだと思います。
ふつうの意味での治療とは違い、そこでは患者さんが自らの病と向き合い、それを通してふたたび「自分」と向き合う、より端的に言えば「自分」を取り戻すのをサポートしてあげることが大切なのです。このことを可能にしてくれるのは、私たちの言葉でいえば、痛みや苦痛、あるいはそれがもたらす遮断や凝固によって「もの」化してしまっている患者さんの存在を、もう一度「こと」化すること、言い換えれば患者さんの存在に自己と自己、自己と世界の関係を取り戻させることだと思います。
ホスピタリティのもっとも究極的な課題は生と死です。そこでこそホスピタリティの思想的意味がぎりぎりのところで試されるのです。
(ホスピタリティ研究 コラム|高橋順一 早稲田大学教授)
最後までお読みいただき、ありがとうございます。
ハイライフ研究所のメールマガジンHigh-Life DATA FILEに関するご意見・ご感想は、info@hilife.or.jp までどうぞ!
メールマガジンの購読解除はこちらからどうぞ。
※下記リンクをクリックした時点で購読解除の手続きが完了します。誤って解除されないようご注意ください。。
編集/発行 財団法人ハイライフ研究所
〒104-0031 東京都中央区京橋3丁目6番12号正栄ビル5階
FAX: 03-3563-7987
E-mail: info@hilife.or.jp
ハイライフ研究所では新しい報告書や連載記事、無料セミナーのご案内をメールマガジンにて配信しております。ぜひ購読をご検討ください。無料お申し込みはこちらから。


